呼吸器センター
(呼吸器内科・呼吸器外科)
呼吸器の検査
- 肺機能検査
「肺機能検査」とは?

肺の病気が疑われる時に受ける検査で、空気を出し入れする換気機能のレベルや、肺の容積などを調べる検査です。
肺機能障害の有無や、肺の機能がどの程度障害されているのか、その障害は進行性か、手術に耐えることが出来る状態か、などを判定するために行います。
咳や痰の多い人、息切れのある人、喫煙者などは、特にこの検査を受けることが勧められます。どのような検査か?
一般的にはスパイロメーターという計測機器を用いて、肺に出入りする空気の量や速度を測定し、肺のはたらきや呼吸器の病気がないかを調べます。 検査では、鼻をクリップでつまんで、マウスピースをくわえ、息を吸ったり吐いたりして、肺に出入りする空気の量や速度の測定などを行うことで、肺の換気機能を調べます。
どのようなことがわかるのか?
スパイロメーターを用いて、以下のような項目について調べられ、結果から肺機能を診断します。
肺活量
空気を胸いっぱいに吸い込んで、それをすべて吐き出したときいたときの呼出量を調べます。 予測値の80%以上が正常です。
%肺活量
年齢、性別、身長から算出された予測肺活量(基準値)に対しての、実測肺活量の比率を調べます。
予測肺活量の80%以上が基準値とされています。%肺活量が低い場合は、肺が固くなったり呼吸筋が弱くなったりして肺が十分に拡がらないため、肺の空気を入れる容量が少なくなっている可能性があります。
%肺活量の値が基準値より低い場合は、間質性肺炎、サルコイドーシス、肺線維症、胸膜炎、胸の変形などが考えられます。努力性肺活量
胸いっぱいに息を吸い込み、一気に吐き出した空気の量を調べます。
1秒量
努力性肺活量のうちの最初の1秒間に吐き出された空気の量を調べます。
1秒率
1秒量が努力性肺活量に占める割合です。1秒率70%以上が基準値とされています。 1秒率が低い場合は、気道が狭くなって息が吐きにくくなっている可能性があり、COPD(慢性閉塞性肺疾患)、気管支ぜんそく、びまん性汎細(はんさい)気管支炎などの可能性があります。
残気量
息を吐ききったあとに、なお肺内に残っている空気の量を調べます。
呼吸機能障害の分類について
呼吸機能障害は%肺活量と1秒率とにより、下図のように拘束性肺障碍と閉塞性肺障碍に大別されます。
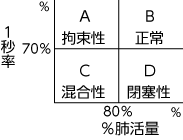
分類 拘束性肺障碍 閉塞性肺障碍 混合性肺障碍 病態 呼吸運動が拘束された状態 気道が閉塞した状態 拘束性+閉塞性 解説 胸部・腹部を強く締めて呼吸するような状態 細い管を口にくわえて呼吸するような状態 両者が合併した状態 疾患 胸郭整形術後、胸膜肥厚、胸膜癒着、肺繊維症など 肺気腫、気管支喘息、慢性気管支炎 肺気腫、気管支喘息、慢性気管支炎 異常があったらどうするか?
胸部X線検査、胸部CT検査、動脈血ガス分析、血液検査などの精密検査を受けましょう。
- 縦隔鏡
「縦隔」とは?
縦隔 (じゅうかく) とは、左右の肺と胸椎、胸骨に囲まれた部分のことを言います。
身体を横から見て気管より前方が前縦隔、気管より後方が後縦隔、気管が左右に分かれる心悸部と呼ばれるあたりが中縦隔、これより上方が上縦隔、下方が下縦隔と区分されています。
縦隔の中には、心臓や気管、大動脈、神経、免疫に関係した胸腺、食道など重要な臓器がたくさんあります。
前縦隔は、前は胸骨、後ろは心外膜、下は横隔膜で境され、ここには脂肪組織、リンパ管、リンパ節および内胸動脈の分枝が含まれます。
中部縦隔には、心臓および心外膜、上行大動脈、上大静脈の下部、リンパ節があります。
後縦隔は、前を心臓、後ろは胸椎で境された横隔膜より上の部分で、胸部下行大動脈、奇静脈、半奇静脈、食道、胸管、迷走神経、交感神経およびリンパ節があります。「縦隔鏡」とは?
縦隔鏡とは、全身麻酔をした後で胸部を小さく切開し、縦隔鏡という内視鏡を胸の中に入れて、縦隔を観察したり、縦隔リンパ節を採取して、転移の有無を調べる検査です。
- 気管支鏡
「気管支鏡」とは?
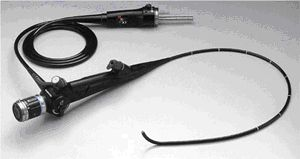
気管支鏡肺や気管支など呼吸器の病気を診断するために、口または鼻からのどを通して気管支鏡(気管支ファイバースコープ)を気管や気管支の中に挿入して、内腔を観察したり、組織や細胞、分泌物などの検体を採取する検査です。
血痰、咳、喀痰検査でがん細胞を疑う所見がみられる場合、胸部レントゲン写真やCT写真で肺に異常陰影がみられ感染症、肺がんなどが疑われる場合などに行います。気管支鏡検査のながれ
- 検査直前にのどの麻酔をします。
- ベッドに仰向けに寝ます。口または鼻から気管支鏡をのどを通して気管支まで挿入します。
- 口からの場合にはマウスピースを口にくわえ、鼻からの場合には鼻に局所麻酔薬を塗ります。
直径5mm程度までの気管支を観察し病変の有無を確認します。途中で咳が出る場合には気管支内へ局所麻酔薬を追加投与します。 - さらに、病変部を精密に確認したり、レントゲン透視を併用して細胞や組織を的確な部位から採取します。
生理食塩水を入れて洗浄することもあります。 - ファイバースコープを抜きとって検査を終了します。
注意点
- 検査前の一食は絶食となります。
- 検査の際には酸素を吸ったり、酸素濃度モニターや心電図モニターを装着することがあります。
- 検査中普通に息をすることはできますが、気管支鏡が声帯のすきまをとおり抜けるので声はでません。
- 危険ですので絶対にご自分で気管支鏡などの器械を触らないでください。
- 検査時間は通常20~30分程度ですが、検査、処置の内容によってはさらに時間を要する場合があります。
- のどの麻酔はすぐには切れません。検査後2時間は水や食物を摂らないようにしてください。
2時間がすぎたら最初は少量の水を飲んでむせないことを確かめてください。
合併症について
合併症には以下のものがあります。
- 麻酔薬によるアレルギーや中毒 (合併症発生率0~0.21%)
- 肺・気管支からの出血 (合併症発生率0~1.19%)
- 気胸 (合併症発生率0.01~0.62%)
- 発熱や肺炎 (合併症発生率0~0.46%)
- 喘息(合併症発生率0~0.19%)
- 呼吸困難(合併症発生率0~0.13%)
- 心筋梗塞、不整脈などの心血管系の障害(合併症発生率0~0.04%)
- 気管支閉塞(合併症発生率0~0.03%)
- 気管支穿孔(合併症発生率0~0.004%)
など(日本呼吸器内視鏡学会ホームページより)